1. L’endométriose
1.1 Qu’est ce que l’endométriose
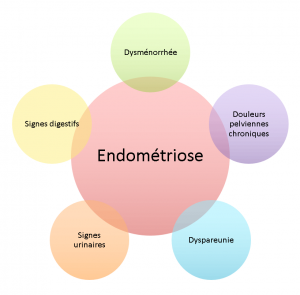 L’endométriose est une maladie gynécologique complexe caractérisée par la présence de glandes endométriales et de stroma en dehors de l’utérus. Ce tissu se trouve la plus part du temps dans le bassin, notamment les ovaires, les trompes de Fallope, les surfaces péritonéales, l’intestin et la vessie, mais peut également se greffer dans des organes distants.
L’endométriose est une maladie gynécologique complexe caractérisée par la présence de glandes endométriales et de stroma en dehors de l’utérus. Ce tissu se trouve la plus part du temps dans le bassin, notamment les ovaires, les trompes de Fallope, les surfaces péritonéales, l’intestin et la vessie, mais peut également se greffer dans des organes distants.1.2. Étiologie et pathogenèse
L’endométriose est une maladie multifactorielle, et son étiologie et sa pathogenèse sont encore mal établies. L’une des théories les plus largement acceptées sur l’origine des tissus endométriaux ectopiques est la «menstruation rétrograde», qui fait référence au reflux de débris menstruels avec des cellules endométriales viables via les trompes de Fallope dans la cavité pelvienne. Une fois sur place, les cellules des dépôts endométriaux doivent adhérer aux surfaces péritonéales et proliférer afin de se développer en lésions invasives. Les cellules stromales endométriales des femmes atteintes d’endométriose présentent des propriétés adhésives accrues en raison de profils d’intégrines modifiés leur permettant d’adhérer à la muqueuse péritonéale. L’adhésion cellulaire est encore renforcée par l’environnement péritonéal inflammatoire, qui est une caractéristique de l’endométriose.

1.3. Une maladie du système immunitaire

1.3.1. Médiateurs inflammatoires élevés
1.3.2. Macrophages : principaux contributeurs à la pathogenèse de l’endométriose
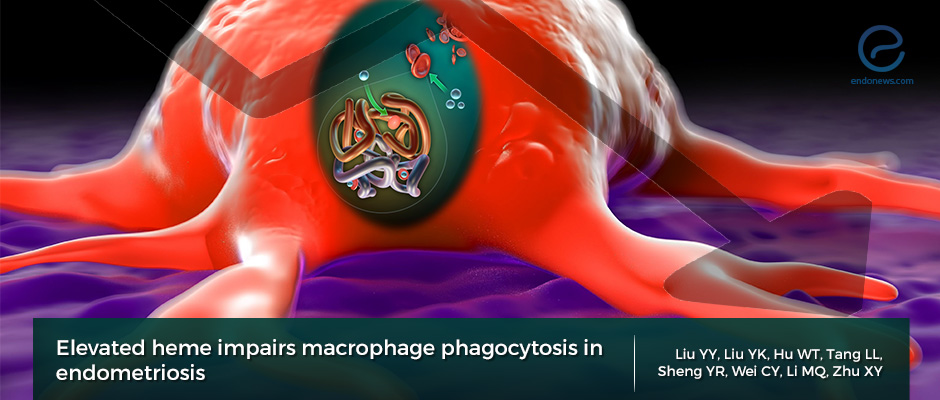
Le liquide péritonéal des femmes atteintes d’endométriose contient un nombre plus élevé de macrophages activés par rapport aux témoins sains, et ces cellules immunitaires sont supposées être les principaux contributeurs à la pathogenèse de l’endométriose, en partie en raison de leur niveau élevé de sécrétion de cytokines. Ils sont recrutés dans la cavité péritonéale par divers chimio-attracteurs, dont l’IL-8 et sont la principale source d’IL-6. Leur activité produit l’environnement parfait pour l’adhésion, la survie et la progression des implants endométriaux ectopiques.
La population de macrophages péritonéaux chez les femmes endométriosiques est phénotypiquement distincte ; ils présentent une capacité phagocytaire réduite et une activation accrue des voies NF-κB, entraînant une régulation positive en aval des cytokines pro-inflammatoires (TNF-α, IL-1β et IL-6), des facteurs proangiogéniques (VEGF), des facteurs de croissance et des molécules d’adhésion.
Les macrophages peuvent être phénotypiquement classés comme « activés classiquement » (M1) ou « activés alternativement » (M2), et leur état de polarisation dépend de leur microenvironnement. Les M1 sont impliqués dans les réponses pro-inflammatoires, tandis que les M2 sont impliqués dans les réponses anti-inflammatoires, la réparation tissulaire et l’angiogenèse. Chez les femmes atteintes d’endométriose, les macrophages M1 péritonéaux présentait des qualités pro-inflammatoires exagérées et les macrophages M2 avait tendance à basculer vers le phénotype pro-inflammatoire de M1. Les macrophages péritonéaux des femmes atteintes d’endométriose ont une capacité réduite à éliminer les cellules endométriosiques invasives et contribuent plutôt à leur croissance.
1.3.3. Neutrophiles préconditionnés
Le liquide péritonéal des femmes atteintes d’endométriose contient également un nombre plus élevé de neutrophiles, recrutés par un puissant chimioattractant IL-8 et préconditionnés par la présence bactérienne. Une étude a révélé que l’infiltration de neutrophiles dans les tissus endométriaux ectopiques culminait aux premiers stades de la formation des lésions et diminuait par la suite, indiquant un rôle important des neutrophiles dans la formation précoce des lésions.
1.3.4. Cellules tueuses naturelles altérées
L’environnement immunitaire péritonéal chez les patients atteints d’endométriose est connu pour altérer l’activité des cellules tueuses naturelles (NK) et est un exemple de dérégulation immunitaire dans l’endométriose. Les cellules NK chez les femmes malades expriment des schémas altérés de récepteurs activateurs et inhibiteurs et présentent une cytotoxicité réduite lorsqu’elles sont exposées à l’IL-6 et au facteur de croissance transformant bêta (TGF-β). Cette activité immunosuppressive explique en partie comment les cellules endométriales ectopiques peuvent échapper à l’immunosurveillance et persister dans la cavité péritonéale.
1.3.5. Différenciation altérée des lymphocytes T
Les profils des sous-ensembles de lymphocytes T sont modifiés chez les femmes atteintes d’endométriose. La sécrétion de cytokines par les cellules T auxiliaires ( TH ) est déplacée vers TH 2, qui est impliquée dans la suppression de l’immunité à médiation cellulaire, ce qui peut entraîner une mauvaise immunosurveillance. Il existe également un nombre plus élevé de cellules T H 17 dans le liquide péritonéal des patientes souffrant d’endométriose et par conséquent une production plus élevée d’interleukine 17. La présence de cellules T H 17 élevées et d’IL-17 joue un rôle établi dans la promotion de l’inflammation chronique. L’IL-17 stimule la production de cytokines qui induisent l’angiogenèse et l’inflammation, contribuant à la progression de l’endométriose.
1.3.6. Cellules B activées
1.4. Les niveaux d’œstrogènes et la signalisation sont modifiés dans l’endométriose
Les œstrogène sont fortement impliqués dans de nombreux aspects de l’endométriose et la maladie est également considérée comme une maladie hormono-dépendante car elle présente des symptômes limités à la période de reproduction et répond au traitement hormonal. Les oestrogènes sont nécessaire pour induire l’endométriose, ils stimulent la croissance des tissus endométriaux ectopiques et favorisent un état inflammatoire. L’endométriose est associée à des altérations de la signalisation des œstrogènes. Les femmes souffrant d’endométriose ont une réponse pro-inflammatoire et anti-apoptotique accrue à l’estradiol . Cela peut être attribué aux changements dans l’expression des récepteurs nucléaires des œstrogènes.
Les lésions d’endométriose expriment des niveaux plus élevés de récepteur d’œstrogènes-β (ER-β), dont la signalisation favorise la croissance des lésions en inhibant l’apoptose induite par le TNF-α, en activant un inflammasome qui augmente l’IL-1β et en améliorant l’adhésion et la prolifération cellulaires.
Une autre conséquence des œstrogènes dans l’endométriose est leur capacité à affecter les fibres nerveuses périphériques directement ou indirectement par la régulation à la hausse de divers facteurs de croissance, y compris les facteurs de croissance nerveuse (NGF), contribuant à la douleur nociceptive.
2. L’estrobolome une collection de gènes du microbiome intestinal est impliqué dans le métabolisme des œstrogènes. L’activité de l’estrobolome module la quantité d’œstrogène en excès qui est expulsée ou réabsorbée dans le corps. Lorsque cette activité est altérée, généralement en raison de déséquilibres dans le microbiome intestinal, l’excès d’œstrogène peut être retenu dans le corps et se déplacer de l’intestin vers l’environnement endométrial et péritonéal via la circulation. Cela contribue à l’état hyperestrogénique qui entraîne l’endométriose et fournit un mécanisme possible quant à la manière dont la dysbiose du microbiote intestinal peut être impliquée dans la maladie.
3. Le métabolome joue également un rôle dans la régulation des œstrogènes circulants. Le métabolome fait référence aux métabolites totaux dans un environnement donné, en l’occurrence l’intestin. Il est fortement influencé par l’activité microbienne de l’intestin et comprend des métabolites neuroactifs conséquents qui affectent le cerveau et sa signalisation. Ce lien bidirectionnel s’appelle l’axe intestin-cerveau, et ces composés se lient aux récepteurs de l’hormone de libération des gonadotrophines (GnRH) pour stimuler la production de l’hormone lutéinisante (LH) et de l’hormone folliculo-stimulante (FSH), qui stimulent ensuite la production de oestrogène.
2. Le microbiote
2.1. Introduction au Microbiote
Il est bien connu que le microbiote humain, composé de tous les micro-organismes vivant dans et sur le corps, a un impact immense sur notre bien-être. Des fonctions métaboliques aux fonctions immunitaires, ces diverses communautés microbiennes sont vitales pour la santé humaine et les altérations ou déséquilibres du microbiome sont une cause importante de maladie. Le système immunitaire des mammifères a développé des mécanismes complexes de maintien de l’homéostasie avec les micro-organismes résidents pour éviter la rupture de la barrière et garantir que la relation hôte-microbien reste mutualiste.
2.2. Dysbiose
2.3. Microbiote intestinal
 La flore intestinale est sans doute l’un des microbiomes les plus riches et les plus étudiés, et est connue pour jouer un rôle indispensable dans l’absorption et la synthèse des nutriments, le maintien de l’intégrité des muqueuses, la protection contre les agents pathogènes et la maturation du système immunitaire. Outre sa nécessité dans le maintien de la fonction gastro-intestinale physiologique, il s’est également avéré être un régulateur clé dans de nombreuses conditions inflammatoires et prolifératives. Il affecte entre autre le métabolisme des œstrogènes et l’homéostasie des cellules souches immunitaires.
La flore intestinale est sans doute l’un des microbiomes les plus riches et les plus étudiés, et est connue pour jouer un rôle indispensable dans l’absorption et la synthèse des nutriments, le maintien de l’intégrité des muqueuses, la protection contre les agents pathogènes et la maturation du système immunitaire. Outre sa nécessité dans le maintien de la fonction gastro-intestinale physiologique, il s’est également avéré être un régulateur clé dans de nombreuses conditions inflammatoires et prolifératives. Il affecte entre autre le métabolisme des œstrogènes et l’homéostasie des cellules souches immunitaires.Rôle du microbiote intestinal dans la fonction immunitaire de l’hôte
 1. Le tractus gastro-intestinal est densément peuplé de structures lymphoïdes organisées abritant des cellules liées au système immunitaire. Il est bien connu que le microbiote intestinal joue un rôle majeur dans le développement de ces structures et dans le développement de la fonction des cellules immunitaires.
1. Le tractus gastro-intestinal est densément peuplé de structures lymphoïdes organisées abritant des cellules liées au système immunitaire. Il est bien connu que le microbiote intestinal joue un rôle majeur dans le développement de ces structures et dans le développement de la fonction des cellules immunitaires.2.4. Microbiote de l’appareil reproducteur féminin
3. Preuve d’un lien complexe entre le microbiote et l’endométriose
Le microbiote de l’intestin et de l’appareil reproducteur féminin pourrait être inextricablement lié à l’apparition et à la progression de l’endométriose. Cette nouvelle perspective sur l’endométriose ouvre la porte à de nombreuses possibilités préventives, diagnostiques et thérapeutiques et constitue un domaine de recherche émergent.
3.1. Les femmes présentant de l’endométriotse présentent des microbiotes altérés
3.2. L’endométriose induit des altérations du microbiote intestinal
3.3. Le transfert de microbiote fécal induit l’endométriose
3.4. Les modifications du microbiote intestinal induites par l’alimentation réduisent le risque d’endométriose
4. Conclusions
Bibliographie
- Intricate Connections between the Microbiota and Endometriosis. Irene Jiang, Paul Yon, Catherine Allaire, Mohamed Ali Bedaiwy. Int. J. Mol. Sci. 2021, 22(11), 5644; https://doi.org/10.3390/ijms22115644
- The Promises of Natural Killer Cell Therapy in Endometriosis. Janneke Hoogstad van Evert, Romy Paap, Sieste d’Annemiek and Renate van der Molen. Int. J. Mol. Sci. 2022, 23(10), 5539; https://doi.org/10.3390/ijms23105539
- Estrogen Receptors and Endometriosis. Élodie Chantalat, Marie Cécile Valera, Françoise Lenfant and all. Int. J. Mol. Sci. 2020, 21(8), 2815; https://doi.org/10.3390/ijms21082815
- Microbiota and Human Reproduction: The Case of Female Infertility. Rossella Tomaiuolo, Iolanda Veneruso, Federica Cariati and Valeria D’Argenio. High-Throughput 2020, 9(2), 12; https://doi.org/10.3390/ht9020012
- The Role of Arachidonic and Linoleic Acid Derivatives in Pathological Pregnancies and the Human Reproduction Process. Małgorzata Szczuko, Justyna Kikut, Natalia Komorniak, Jacek Bilicki, Zbigniew Celewicz and Maciej Ziętek. Int. J. Mol. Sci. 2020, 21(24), 9628; https://doi.org/10.3390/ijms21249628
- Moving beyond the gastrointestinal tract: the involvement of gut microbiome in endometriosis. Hooi-Leng Ser, Joshua You Jing Wong, Vengadesh Letchumanan, Jodi Woan-Fei Law, Loh Teng-Hern Tan, Learn-Han Lee. Basic Gastronenterology. Gut 2021;70(Suppl 2):A1–A150. http://dx.doi.org/10.1136/gutjnl-2021-IDDF.44